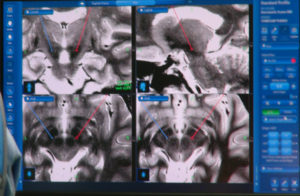
脊髄刺激療法 Spinal Cord Stimulation(SCS)とは
脊髄に微弱な電気を流すことで慢性の痛みを緩和する外科的な治療方法のひとつです。この治療では、まず試験刺激(トライアル)を行い、効果があるかどうか確認します。効果があった場合に刺激装置等を体内に植込みます(本植込み)。本植込み後は、患者さんご自身が必要に応じて刺激装置を操作することで、痛みをコントロールできるようになります。脊髄刺激療法は痛みを和らげることで生活の質(QOL)の向上を目指す治療です。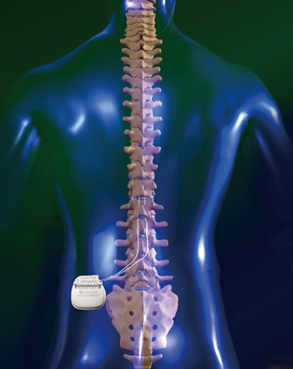
脊髄刺激療法は、慢性の痛み、中でも外科手術が困難な脊椎・脊髄疾患の痛み、帯状疱疹後、開胸手術後、糖尿病などの末梢神経の障害、動脈硬化などの血流障害による下肢の痛み、脳卒中(脳出血、脳梗塞)後の痛みなどが適応となります。神経が圧迫を受けたり、損傷したり、神経機能自体が異常を起こしたりすることによって生じる痛みは通常の薬物療法では困難ですが、脊髄に電気刺激を与えることによって、痛みの異常な興奮を抑える作用があります。
治療の手順として、まず外科手術で電極や刺激装置を埋め込みます。特に脳の電極位置は、少しの誤差も許されません。術中に神経活動を計測したり、患者さんの反応を見たりしながら、確実に症状が改善し副作用が出ない場所に留置します。ニューロモデュレーション療法は手術をすれば治療終了というわけではなく、そこからが治療の始まりとなります。術後数カ月は、頻繁に外来に通院して刺激の強さを調整する必要があります。その後は症状をみながら、定期的に刺激調整を行います。

脊髄刺激療法では、痛みが出た時点で、患者さん本人が体内装置をリモコンで操作して刺激を送り、痛みを和らげます。
体内に機器を埋め込む治療法ということで患者さんにとって不安があるかと思いますが、機器の性能は年々向上しており、治療効果がさらに向上しております。現在の刺激装置は電池式と充電式があります。電池式は4〜5年に1回の交換が必要ですが、局所麻酔で20〜30分程度で済みます。充電式は10〜20年使用でき、患者さんご本人が簡単に充電できる機種が増えています。
体内に治療機器があるとMRI検査が受けられないケースがありますが、MRI対応型の機種も最近増えております。
脊髄刺激療法の対象疾患

脊髄刺激療法の利点
•刺激電極のみ挿入して行う試験刺激(トライアル)で、ご自身で効果を確認できます
•もし、試験刺激で効果が感じられない場合や治療が不要になった場合は、元の状態に戻すことができます
•痛みの変化に合わせ、ご自身で刺激の調整ができます
•痛みが和らぐことでこれまで服用していたお薬の量を減らし、副作用の軽減が期待できます
倉敷ニューロモデュレーションセンター
倉敷ニューロモデュレーションセンターは、上利崇医師をセンター長に招聘し、平成29年4月に倉敷平成病院内に開設されました。
医療に興味がある方でも、「ニューロモデュレーション」という言葉は少し聞き慣れないところかと思います。ニューロモデュレーションとは、日本語に直訳すると「神経調節」のことで、ニューロン(神経)をモデュレート(調節)する治療法です。異常をきたした中枢および末梢の神経の機能に対して、微弱な電気刺激を行い、それらを調整、制御することで疾患や障害の改善を図る治療です。脳内や脊髄を包む硬膜の上に電極を挿入し、胸や腹部に埋め込んだ4センチ大の装置から刺激を送ります。刺激の位置や強さを自由に変更でき、症状の変化に合わせた治療を行えます。
手術については「機能的脳神経外科手術」という、脳神経外科の一領域となります。
治療対象となる疾患は、薬物治療等では、治療が困難となった脳・脊髄・末梢神経が原因となっておこる様々な疾患です。具体的にはパーキンソン病・本態性振戦・ジストニア(書痙、痙性斜頸含む)・てんかん・後頭神経痛・脳卒中後疼痛・神経障害性疼痛・末梢循環不全・便尿失禁が対象として挙げられます。
現在行っている療法は、「脳深部刺激療法(DBS)」と「脊髄刺激療法(SCS)」が主体となっています。
脳深部刺激療法は、進行期のパーキンソン病や、体にふるえの症状が出る本態性振戦、自らの意思とは関係なく筋肉の異常緊張が起こるジストニアなどに特に効果があります。いずれも薬物療法では症状のコントロールが難しく、他の治療方法が困難な場合に適応となります。
岡山県内だけでなく日本全体で見ても、まだまだその名前が知られていない「ニューロモデュレーション」ですが、パーキンソン病や脊椎・脊髄疾患で悩んでいる患者さんへ、この治療法が今後新たな可能性を示す光明としてご案内できれば幸いです。
山陽新聞メディカ(20117.04.04)に倉敷ニューロモデュレーションセンター開設が紹介されました
倉敷ニューロモデュレーションセンター受診希望の方へ
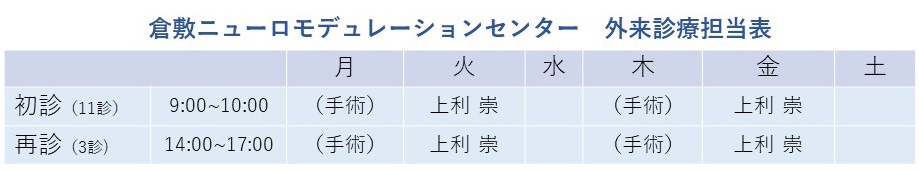
倉敷ニューロモデュレーションセンターの診察は完全予約制です。
前日までにお電話にてご予約をお取りください。
予約専用電話 086-427-1140
(受付 月~金 8時30分~17時 土 8時30分~12時 土の午後・日・祝は休)
倉敷ニューロモデュレーションセンター長 上利 崇(あがり たかし)医師
 略歴:広島県出身。岡山大学医学部を卒業後、岡山大学附属病院脳神経外科、広島市民病院脳神経外科、独立行政法人国立病院機構静岡てんかん・神経医療センターレジデントを経て、平成17年より岡山大学脳神経外科にて病棟、外来を担当、機能的定位脳手術の手技を磨く。
略歴:広島県出身。岡山大学医学部を卒業後、岡山大学附属病院脳神経外科、広島市民病院脳神経外科、独立行政法人国立病院機構静岡てんかん・神経医療センターレジデントを経て、平成17年より岡山大学脳神経外科にて病棟、外来を担当、機能的定位脳手術の手技を磨く。
平成29年4月より、倉敷平成病院倉敷モデュレーションセンター長、岡山大学医学部非常勤講師。
資格:医学博士、日本脳神経外科学会専門医、機能的定位脳手術技術認定医、日本てんかん学会専門医指導医など。
倉敷ニューロモデュレーションセンターでは、看護師・臨床工学士・リハビリセラピスト・メディカルソーシャルワーカーがチームを作って患者さんの診療にあたっています。
※脊髄刺激療法に関するリンク(他サイトへジャンプします)
・脊髄刺激療法について(日本メドトロニック)
※倉敷ニューロモデュレーションセンターの活動についてはこちら

 3月15日(木)17:30~18:30 倉敷在宅総合ケアセンター4F多目的ホールにてニューロモデュレーションセンター勉強会を開催しました。ニューロモデュレーションセンターに関わるスタッフを目的でしたが、看護師やリハビリスタッフ、コメディカルなど63名が参加しました。
3月15日(木)17:30~18:30 倉敷在宅総合ケアセンター4F多目的ホールにてニューロモデュレーションセンター勉強会を開催しました。ニューロモデュレーションセンターに関わるスタッフを目的でしたが、看護師やリハビリスタッフ、コメディカルなど63名が参加しました。
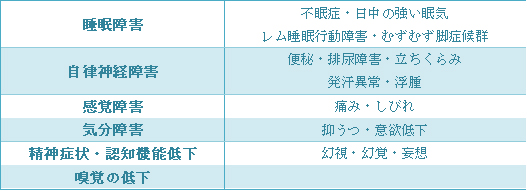 これらは「非運動性症状」と呼ばれます。
これらは「非運動性症状」と呼ばれます。 倉敷ニューロモデュレーションセンターでは、これからも専門職がチーム医療で患者さんの治療にあたってまいります。
倉敷ニューロモデュレーションセンターでは、これからも専門職がチーム医療で患者さんの治療にあたってまいります。 このたび、慢性疼痛に対する様々な治療法を紹介する内容の番組に、倉敷ニューロモデュレーションセンター上利崇センター長が取材協力致しました。
このたび、慢性疼痛に対する様々な治療法を紹介する内容の番組に、倉敷ニューロモデュレーションセンター上利崇センター長が取材協力致しました。
 入院中のリハビリも重要ですが、退院後も機能を維持していくためには継続したトレーニングが必要です。口腔運動機能や呼吸発声などその方にあった自主トレーニングの方法を退院時にお伝えさせていただいています。お伝えしたトレーニング内容を術後のフォローアップの入院の際にも積極的に実践していただいている方々の姿をみると大変嬉しく思います。
入院中のリハビリも重要ですが、退院後も機能を維持していくためには継続したトレーニングが必要です。口腔運動機能や呼吸発声などその方にあった自主トレーニングの方法を退院時にお伝えさせていただいています。お伝えしたトレーニング内容を術後のフォローアップの入院の際にも積極的に実践していただいている方々の姿をみると大変嬉しく思います。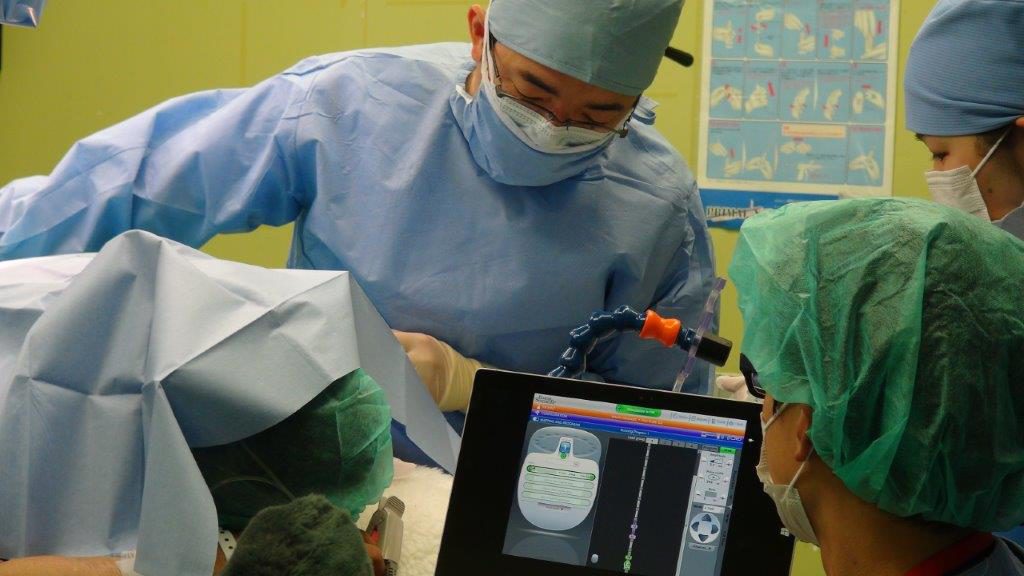 このたび、1月某日に、Aさん(50代・男性、脳梗塞後遺症)が脊髄刺激装置埋込術(トライアル)を受けられた様子がテレビ番組の取材を受けましたのでご報告いたします。
このたび、1月某日に、Aさん(50代・男性、脳梗塞後遺症)が脊髄刺激装置埋込術(トライアル)を受けられた様子がテレビ番組の取材を受けましたのでご報告いたします。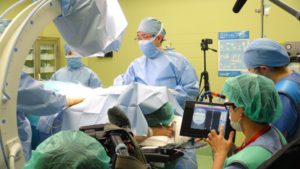
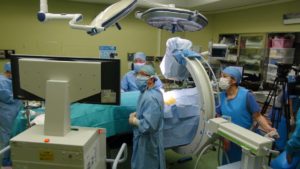 トライアルの期間中は、ご自身にて患者用プログラマを操作して、刺激を調節し、痛みをコントロールしていただきます。
トライアルの期間中は、ご自身にて患者用プログラマを操作して、刺激を調節し、痛みをコントロールしていただきます。 「
「
 この学会はニューロモデュレーションにおいて一番大きな学会となります。上利センター長はランチョンセミナーとシンポジウムの演者として、DBS・SCSにおける最新の治療について講演されました。さらに看護師、臨床心理士、理学療法士、臨床工学技士がそれぞれの専門分野の内容に沿った発表を実施しました。
この学会はニューロモデュレーションにおいて一番大きな学会となります。上利センター長はランチョンセミナーとシンポジウムの演者として、DBS・SCSにおける最新の治療について講演されました。さらに看護師、臨床心理士、理学療法士、臨床工学技士がそれぞれの専門分野の内容に沿った発表を実施しました。
 演題発表後には当院の取組を参考にしたいと話す先生方と情報交換を行うことができました。さらにニューロモデュレーションにおける最新の知見を勉強することができ、充実した2日間となりました。
演題発表後には当院の取組を参考にしたいと話す先生方と情報交換を行うことができました。さらにニューロモデュレーションにおける最新の知見を勉強することができ、充実した2日間となりました。
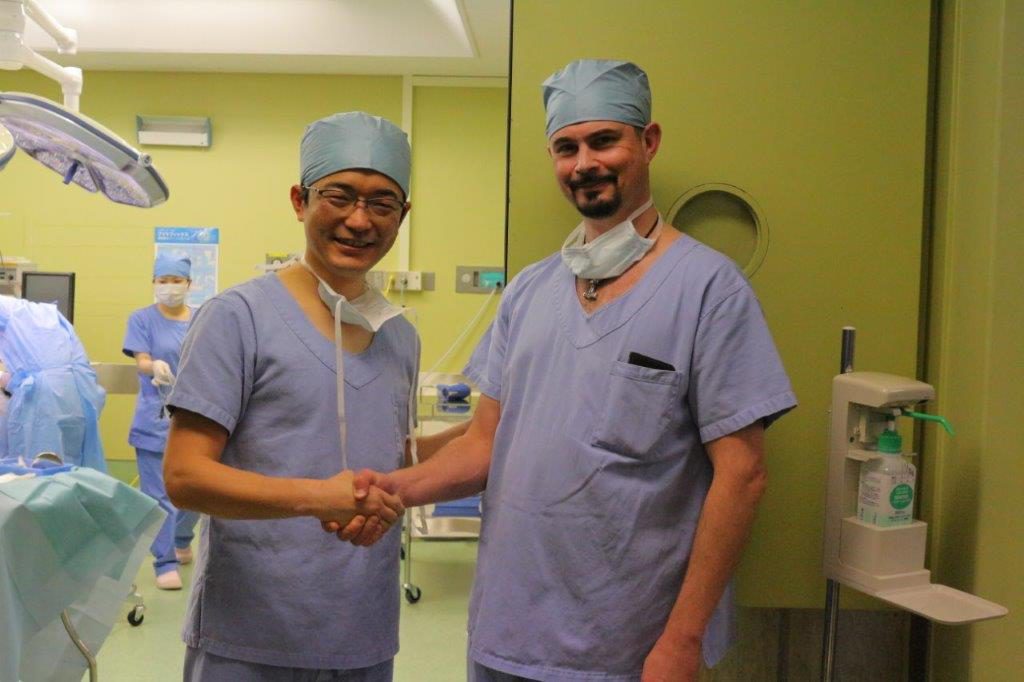 ブロムステッド教授は、午前中のDBS手術の様子を見学されて
ブロムステッド教授は、午前中のDBS手術の様子を見学されて 「皆さんが大変、段取り良く、効率的にチーム医療をされている点に大変驚きました。視覚的標的をもとに手技を構築されて、早く正確な手術をされていることに感激致しました。全身麻酔による手術が受けられる環境が整えられています。高齢者や体力的弱者は全身麻酔により、より心地よく手術を受けられると考えます。日本以外だと、このDBS手術は全身麻酔によって施行される場合が随分増えてきていますが、日本ではまだまだ少ない現状です。
「皆さんが大変、段取り良く、効率的にチーム医療をされている点に大変驚きました。視覚的標的をもとに手技を構築されて、早く正確な手術をされていることに感激致しました。全身麻酔による手術が受けられる環境が整えられています。高齢者や体力的弱者は全身麻酔により、より心地よく手術を受けられると考えます。日本以外だと、このDBS手術は全身麻酔によって施行される場合が随分増えてきていますが、日本ではまだまだ少ない現状です。