まだまだ寒い日が続いていますね。
「運動が大切なのは分かっているけれど、どのくらいの強さでやればいいの?」と迷うことはありませんか?
今回は、糖尿病療養指導士・理学療法士の立場から「運動強度 METs」について分かりやすくお話しします。
運動強度ってなに?
運動には「強さ」があります。
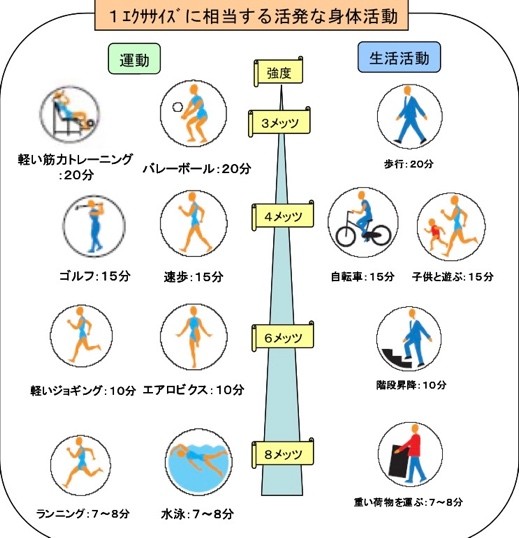
その強さを表す指標が METs(メッツ) です。
1METとは,安静に座っている状態のこと。そこから体を動かす強さに応じて数字が大きくなります。
例えば
- ゆっくり歩く :2~3METs
- 少し早歩き :3~4METs
- 軽いジョギング:6METs
- 階段の昇り降り:4~8METs
数字が大きいほど、身体への負荷は高くなります。
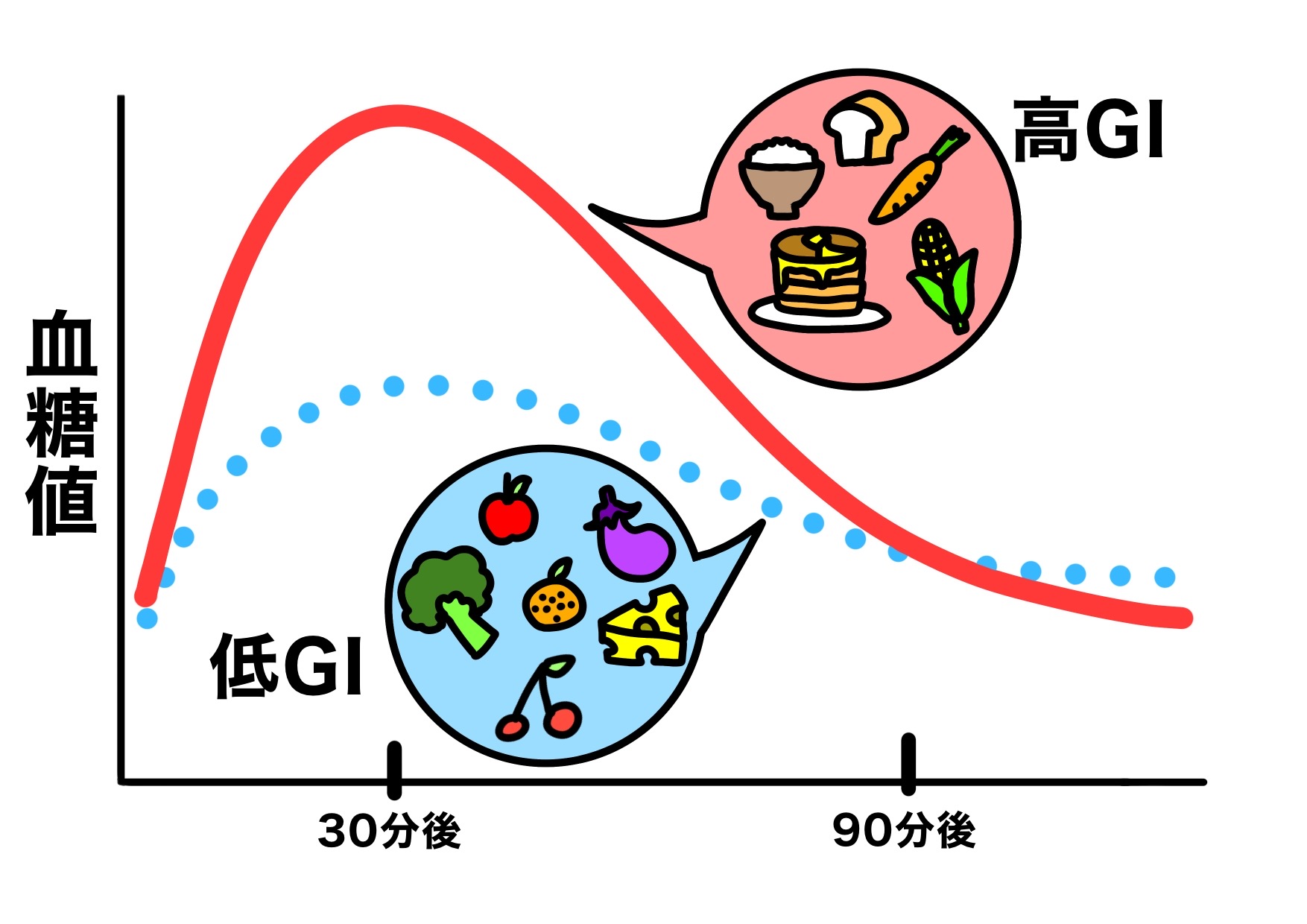
糖尿病予防にちょうどよい強さは?
糖尿病の予防や血糖コントロールの改善には、3~6METs程度の“中等度”の運動 が勧められています。
目安は、「少し息が弾むけれど会話はできる」くらいの強さです。
具体的には
- 速歩き
- 自転車こぎ
- 水中歩行
- 軽いジョギング
などが当てはまります。
時間の目安は1回20~30分以上・週150分以上・週3~5回程度です。
有酸素運動と筋力トレーニング
運動には大きく分けて2種類あります。
有酸素運動
ウォーキングや自転車など、長く続けられる運動です。
血糖を下げる効果があり、内臓脂肪の減少にもつながります。
筋力トレーニング
スクワットやかかと上げなどの運動です。
筋肉量が増えると、ブドウ糖を取り込む力が高まり、血糖値が安定しやすくなります。
理想は、有酸素運動+筋力トレーニングの組み合わせです。
強ければ強いほど良い?
「きつい運動をすれば早く効果が出るのでは?」と思われるかもしれません。
しかし、急に強い運動を行うと
- 関節や筋肉の痛み
- 心臓への負担
- 低血糖
などのリスクがあります。
特に糖尿病の合併症がある方は注意が必要です。
大切なのは、少しきついと感じる程度から無理なく続けることです。
安全に続けるために
- 急に運動量を増やさない
- 食後1~2時間を目安に行う(食前は低血糖を引き起こすリスクがあるため注意!)
- 体調が悪いときは無理をしない
- 足のチェック(フットケア)を忘れない
継続することが,血糖コントロール改善に重要です。
おわりに
運動は特別なことではなく、日常生活の延長にあります。
まずは「いつもより10分多く歩く」ことから始めてみましょう。
自分に合った強さで,無理なく続けることが大切です。
糖尿病療養指導士 理学療法士 T
イラスト:厚生労働省 健康づくりのための運動指針2006・2023
いらすとやより