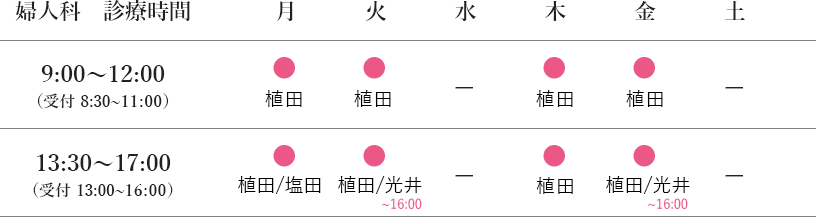
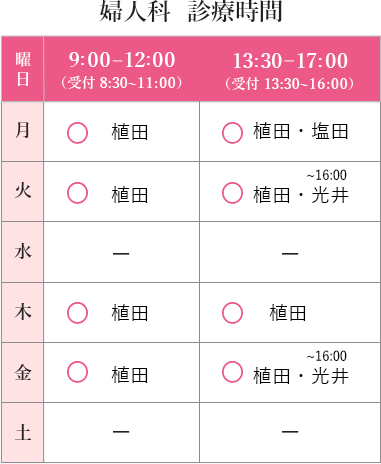
ミレーナの臨床応用
ミレーナとは
ミレーナはレボノルゲストレル除放型IUSの商品名です。
子宮の中に挿入する避妊リングで、フィンランドで開発され、既に世界では20万人の女性に使用されていす。
日本には平成19年に導入され、現在は「避妊リング」としての自由診療が行われています。
ミレーナの特徴は、従来の避妊リングと異なり薬剤添加により、避妊効果を発揮します。
つまり、ピルの一成分である、プロゲストン「レボノルゲストレル」が子宮の内膜に直接触れることで作用し、子宮内膜を薄くして受精卵が着床するのを妨ぐのです。
また、この子宮内膜を薄くするという効果が、着目され、子宮内膜増殖症や子宮内膜症、子宮腺筋症といった疾患への臨床応用が期待されています。
作用と副作用
ミレーナの特徴
①子宮内膜(生理のときに剥がれ落ちで出血する膜)の成長を抑え、生理の出血を少なくします。
生理痛も軽くなります。
②血液中にはほとんどホルモンが入りません。
低用量ピルやホルモン剤と異なり、血液中にホルモン剤(レボノルゲストレル)の濃度はほとんど上がりません。添加されたホルモンは子宮の周りだけに作用します。
③生理がご自分の周期できます。
ミレーナは子宮にしか作用しません。生理は軽くなりますが、ご自分の周期で発来します。また、出血する膜自体を退縮させてしまうので、10人に2人の人は生理の出血自体が一年以内になくなるといわれています。
ただし、出血が無いだけで、生理を起こすような性周期は体の中で保たれています。(排卵もします。)
④妊娠しません。
着床に必要な、子宮内膜が退縮するため、着床がおこらず妊娠しません。避妊率は99.9%で、ピルのように飲み忘れによる失敗がありません。
⑤更年期もご自分のペースでやってきます。
ミレーナには更年期を起こすような作用はありません。生理がなくなっても、ホルモンのバランスは変わらないので、更年期はそれぞれご自分のペースでやってきます。(ミレーナによる薬剤性の更年期はありません)
ミレーナの副作用
①脱出してしまうことがあります。
子宮内部のかたちのゆがみや変形があると脱出してしまうことがあります。
②痛み。
挿入後に痛みが続くことがまれにあります。必ず医師に相談してください。
③出血。
挿入後、1ヵ月〜3ヶ月は断続的に出血が続きます。その量もひとそれぞれです。これは薬剤の効果なので心配はいりません。
※ミレーナによる体重増加作用はありません。
挿入方法
ミレーナは産婦人科の外来で、子宮の中に挿入してもらいます。
従来の避妊リングと同じく、麻酔などは基本的には行いません。
外来で、大体5分くらいで挿入が終わります。子宮の中に挿入するときは、多少痛みが伴います。
痛みは、子宮の入り口を把持するときに引っ張られる感じがあり、その後子宮にミレーナを入れるときに痛みます。
痛みは人によってさまざまですが、痛みを感じる時間は数秒です。
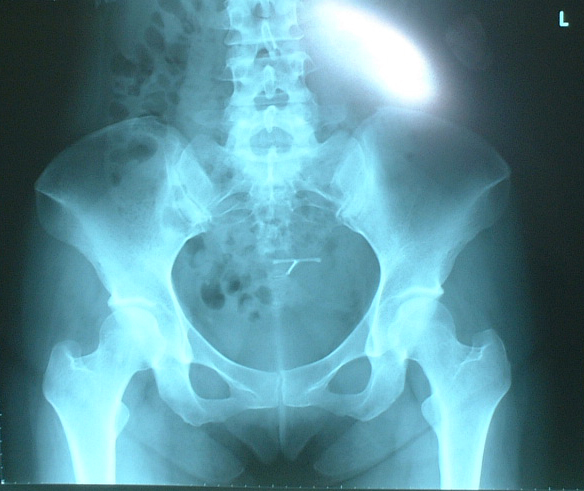
ミレーナが正位に挿入されているかどうかの確認方法は、経膣超音波法でも確認できますが、個人的には骨盤部単純レントゲン法をお勧めいたします。
ミレーナ本体には硫酸バリウムが付加されており、エックス線に映ります。
ミレーナのT字のアームが子宮の中できれいに開いていれば、正位に挿入できていると確認できます。